Хондромаляция надколінка, що це таке – хондроз колінного суглоба лікування
Содержание
- 1 Хондромаляция надколінка
- 2 МКБ-10
- 3 Загальні відомості
- 4 Причини
- 5 Патогенез
- 6 Класифікація
- 7 Симптоми хондромаляція надколінка
- 8 Ускладнення
- 9 Діагностика
- 10 Лікування хондромаляція надколінка
- 11 Прогноз
- 12 Профілактика
- 13 Хрящі колінного суглоба руйнує не тільки артроз
- 14 Хондромаляция колінного суглоба: що це таке
- 15 Хондромаляция надколінка
- 16 Як лікувати механічні ушкодження хряща
- 17 Що таке остеохондропатії колінного суглоба
- 18 Профілактика хондромаляція і остеохондропатії коліна
- 19 Прояв хондромаляція надколінка
- 20 Симптоми
- 21 Стадії захворювання, як лікувати
- 22 Лікування хвороби, як запобігти недуг
- 23 Запобігання хвороби
Хондромаляция надколінка
Хондромаляция надколінка – це дегенеративне руйнування хряща, розташованого по задній поверхні надколінка. Проявляється болями при рухах, тривалому перебуванні в положенні із зігнутими колінами. Діагностується на підставі скарг, даних фізикального обстеження та результатів неінвазивних візуалізаційних досліджень. Іноді виконується артроскопія. Лікувальні заходи включають корекцію режиму рухової активності, ЛФК, фізіотерапію, медикаментозну терапію. При неефективності показано артроскопическое хірургічне втручання.
МКБ-10
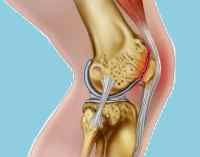

Загальні відомості
Хондромаляция надколінка (chondro – хрящ, malakia – м’якість) – розм’якшення хряща суглобової поверхні кістки. Є широко поширеною патологією, становить 9,5-19,4% від загальної кількості дегенеративних захворювань колінного суглоба. Страждають переважно активні люди молодого віку. Жінки хворіють частіше за чоловіків, що пояснюється відмінностями анатомічної будови нижніх кінцівок. При тривалому перебігу спостерігається часте поєднання з гонартрозом. Деякі фахівці розглядають хондромаляцию як раннє прояв артрозу.

Причини
Сучасні дослідники вважають, що хондромаляция надколінка є полиэтиологической патологією. В основі захворювання лежать постійні перевантаження надколінка при порушенні харчування хряща. До етіологічних факторів входять:
- Анатомічні особливості. Ризик виникнення хвороби підвищується при вродженому недорозвиненні суглобових поверхонь надколінка і стегнової кістки, до якої він прилягає своєю задньою поверхнею.
- Травматичні пошкодження. Хондромаляция може формуватися у людей, що перенесли пряму травму (перелом надколінника, сильний забій з пошкодженням хряща), вивих надколінка або розрив зв’язок.
- Повторювані мікротравми. Непродумана навантаження, зазвичай при заняттях спортом (бігу, стрибках, піднятті тягарів) веде до невеликим повторних травм хрящової тканини надколінка.
- М’язовий дисбаланс. В результаті слабкість чотириголового м’яза або дисбалансу між м’язами зовнішньої і внутрішньої поверхні стегна виникає нестабільність надколінка, підвищує ймовірність мікротравм.
- Захворювання сухожиль. При тендините і тендинозе квадрицепса відзначається перерозподіл навантаження на нижню кінцівку, яка також призводить до формування нестабільності надколінка.
Значущим провокуючим фактором є ожиріння. Певну роль відводять порушенням обміну речовин і ендокринних патологій. Мають значення попередні запальні захворювання суглоба. Відзначається важливість розміру кута між квадрицепсом і стегнової кісткою – в нормі цей кут більше у жінок, що обумовлює більш високу ймовірність захворювання, але зустрічаються анатомічні варіації.
Патогенез
З-за порушень харчування у місцях найбільшого навантаження формуються локальні пошкодження хрящової тканини. З’являються ділянки кістозної перебудови, виникають склеротичні зміни. При розпаді хрящових клітин утворюються метаболіти, які потрапляють в синовіальну рідину, викликаючи реактивне запалення. Хрящ тоншає, вкривається тріщинами, оголюється підлягає субхондральна кістка. На заключній стадії хвороби хрящ майже повністю відсутня, кость зазнає дегенеративні зміни.
Класифікація
З урахуванням змін, що виявляються при застосуванні неінвазивних візуалізаційних методик, проведення артроскопії та морфологічному дослідженні хрящової тканини, фахівці в області ортопедії і травматології виділяють чотири ступеня тяжкості хондромаляція надколінка:
- 1 ступінь. При візуальному огляді визначаються дрібні вогнищеві зміни. При вивченні зразка тканини виявляються ділянки набряку і розм’якшення хряща.
- 2 ступінь. Видно невеликі дефекти. Хрящ разволокнен, фрагментований. Ерозії і тріщини поширюються вглиб менш ніж на половину товщини хрящової тканини.
- 3 ступінь. Хрящ стоншений, видно глибокі дефекти. Фрагментація і разволокнение хряща поглиблюються. Глибина тріщин та ерозій становить більше половини товщини хрящового шару аж до підлягає кістки.
- 4 ступінь. Хрящова тканина відсутній на значному протязі, субхондральна кістка гола, дегенеративно змінене.
Симптоми хондромаляція надколінка
Захворювання розвивається поступово. Перші ознаки, як правило, виникають у підлітковому періоді або молодому віці. Пацієнтів турбують ниючі болі, що локалізуються в глибині по передній поверхні коліна або носять оперізувальний характер. Больовий синдром з’являється без попередньої травми, рідше розвивається через деякий час після травматичного ушкодження.
Спочатку болі відзначаються тільки при інтенсивному навантаженні на коліно або при тривалому перебуванні в нерухомому положенні (наприклад, сидінні з ногами, зігнутими під кутом 90 градусів, під час лекцій, на роботі, при відвідуванні вистави). Надалі больові відчуття з’являються при незначних навантаженнях, наприклад, ходьбі по сходах. Болючість максимально виражена при сильному згинанні суглоба, наприклад, при спробі глибоко присісти.
Деякі пацієнти повідомляють про відчуття дискомфорту або нестабільності в суглобі. Іноді скарги вкрай розпливчасті і не дозволяють встановити локалізацію патології. При огляді у ряду хворих визначається атрофія чотириголового м’язи, зазвичай – різко виражена. У суглобі може виявлятися рідина. При рухах можлива крепітація.
Ускладнення
Найбільш поширеним ускладненням є рецидивуючі синовіти. При тривалому існуванні хвороби розвивається деформуючий артроз надколеннико-стегнового зчленування. Дані щодо зв’язку між хондромаляцией надколінка і гонартрозом неоднозначні, але багато фахівців вважають, що ці захворювання етіологічно і патогенетично пов’язані між собою.
Діагностика
Діагноз встановлюється ортопедом-травматологом. У процесі діагностики використовуються скарги, дані анамнезу життя і захворювання (наявність факторів ризику, що передують травм і станів, які можуть призвести до хондромаляція надколінка) і результати додаткових досліджень. План обстеження включає наступні заходи:
- Зовнішній огляд. Передбачає вивчення анатомічних особливостей будови нижньої кінцівки (зокрема – визначення кута між стегновою кісткою і сухожиллям квадрицепса), стану і тонусу м’язів, оцінку спроможності зв’язкового апарату.
- Пальпація суглоба. В ході пальпації іноді визначають випіт в суглобі. Використовуючи спеціальні прийоми (притиснення надколінка), встановлюють точки максимальної болючості. Проводять пробу на зміщення надколінка для виявлення нестабільності.
- Рентгенографія колінного суглоба. При хондромаляція методика малоінформативна, у ряду пацієнтів підтверджує порушення положення надколінка. Призначається для виявлення аномалій розвитку, наслідків травм, ознак артрозу.
- КТ колінного суглоба. Комп’ютерна томографія дає можливість визначити, в який момент руху виникають патологічні симптоми. На зрізах виявляється кістозна перебудова, у важких випадках – ураження субхондральної кістки.
- МРТ колінного суглоба. Візуалізує патологічні зміни хряща. Дозволяє підтвердити зміну структури хрящової тканини і витончення хрящового шару, визначити наявність дефектів та їх глибину.
- Артроскопія. Проводиться рідко, зазвичай носить лікувально-діагностичний характер. Застосовується для оцінки тяжкості патологічних змін і виключення інших причин болю.
При подібною клінічною симптоматикою може знадобитися диференціальна діагностика хондромаляція з артрозом. Пацієнти, які страждають на артроз, зазвичай відносяться до старшої вікової групи, на рентгенівських знімках виявляються остеофіти і звуження суглобової щілини. Іноді проводять диференціювання з препателлярным бурситом, розривом медіального меніска, розсікають остеохондритом і синдромом жирової подушки.
Лікування хондромаляція надколінка
Лікування зазвичай консервативне, проводиться в амбулаторних умовах, включає медикаментозну та немедикаментозну терапію. Хірургічні втручання виконуються рідко, потрібні в запущених випадках захворювання.
Консервативна терапія
Показана на ранніх стадіях хондромаляція надколінка, здійснюється тривалий час (протягом декількох місяців). Проводяться наступні лікувальні заходи:
- Охоронний режим. Пацієнту рекомендують обмежити навантаження на колінний суглоб. Необхідно виключити руху, які можуть стати причиною мікротравм хряща, наприклад, форсований глибоке згинання кінцівки. Небажаний біг, виконання дій з упором на коліна, ходьба по сходах.
- Фіксація суглоба. Іммобілізація гіпсовою пов’язкою не рекомендується, оскільки це може посилити атрофію чотириголового м’язи і стати причиною обмеження рухів у суглобі. На час ходьби можна накладати еластичний бинт або фіксувати коліно з допомогою бандажа.
- ЛФК. Спеціальна програма включає вправи для корекції дисбалансу м’язових груп стегна і гомілки. Особливе місце у плані занять лікувальною фізкультурою займають статичні вправи для зміцнення квадрицепса.
- Медикаментозна терапія. Прийом похідних саліцилової кислоти на протязі 3-4 місяців в ряді випадків дозволяє усунути розм’якшення хрящової тканини на початковому етапі хвороби. Можливо внутрішньосуглобове введення хондропротекторів. Глюкокортикоїди не показані через відсутність інтенсивних болів і ризику посилення дегенерації хряща.
У більшості випадків перелічених заходів достатньо для усунення симптоматики. При збереженні больового синдрому, хрускоту і випоту в суглобі потрібне оперативне втручання.
Хірургічне лікування
Операції проводяться з використанням артроскопичного обладнання. Метою втручань є корекція положення надколінка або стимуляція регенерації хрящової тканини. Можуть виконуватися:
- Артроскопический лаваж. Забезпечує швидке відновлення функцій суглоба за рахунок ліквідації механічних перешкод руху і видалення продуктів розпаду тканин, підтримують запалення. Результативний на початкових етапах хвороби. На заключних стадіях не рекомендований через короткочасності лікувального ефекту.
- Мобілізація наколінка. Мобілізацію зовнішнього краю надколінка здійснюють при явному нахилі кістки. Операція може проводитися відразу після артроскопичного лаважу. Як і попереднє втручання, ефективна на початковій стадії хондромаляція.
- Абразивна хондропластика. При проведенні абразивної хондропластики пошкоджені ділянки хряща видаляють, в тканину вводять стовбурові клітини, які стимулюють регенерацію. Показана при помірному руйнуванні хряща.
- Мозаїчна хондропластика. Передбачає заміщення дефектів невеликими кістково-хрящовими трансплантатами. Використовується на II та III стадіях хондромаляція.
У післяопераційному періоді призначають реабілітаційні заходи. На IV стадії хондромаляція і при важкому гонартрози перераховані оперативні методи малоефективні або протипоказані. При тяжких порушеннях функції суглоба, інтенсивному больовому синдромі можливі пателлэктомия або контурна пластика надколінка.
Прогноз
У хворих з ранніми стадіями хондромаляція надколінка прогноз сприятливий. Можливо повне відновлення хрящової тканини або істотне уповільнення прогресування патологічного процесу. Працездатність повністю зберігається. Ряду пацієнтів вдається повернутися до активних занять спортом (у тому числі – професійно). При значному руйнуванні хряща можливе обмеження функції суглоба.
Профілактика
Профілактичні заходи включають попередження травматизму, продуманий режим тренувань, що дозволяє уникнути перевантажень і мікротравм колінного суглоба. Необхідно своєчасно виявляти і лікувати гониты різної етіології, тендинозы і тендиніти сухожилля квадрицепса.
Хрящі колінного суглоба руйнує не тільки артроз
Руйнування хрящової поверхні колінного суглоба зазвичай пов’язують з дегенеративним дистрофічним процесом (артроз). Однак артроз — не єдина хвороба, яка пожирає хрящі: крім неї, в ортопедії діагностують хондромаляцию і хондропатию. Хондропатия зустрічається порівняно рідко, а ось хондромаляция надколінка — досить поширене явище, яке не завжди вчасно помічається.
Хондромаляция колінного суглоба: що це таке
Хондромаляцией називають механічні ушкодження хряща, що відбуваються із-за травми або тертя суглобових поверхонь в результаті руху.
Причинами тут можуть бути:
- постійні фізичні навантаження;
- анатомічні особливості кістково-м’язової системи коліна;
- вроджені вади розвитку.
Травматична хондромаляция колінного суглоба
При пошкодження хряща в результаті травми частина його мнеться і відшаровується, хрящову поверхню в окремих місцях здувається. Харчування хряща при цьому порушується, і в ньому починається дистрофія: гіаліновий шар втрачає свою гладкість і блиск; хрящ стає ламким, і одного разу відшарувалася ділянку відривається. Коли відбувається відрив шару, в капсулі суглоба утворюється вільне тіло або, як називають його ортопеди, суглобова миша. Наявність такого непроханого гостя проявляється:
- у клацання і хрусте;
- утруднених рухах колінного суглоба;
- раптово виниклий обмеження (призупинення).
Найчастіше з-за травми в коліні страждає:
- медіальний мищелок стегна;
- рідше — нижня область надколінка;
- і зовсім рідко — латеральний мищелок стегнової кістки.
Стирання хрящового шару виростків може відбуватися також із-за розриву колатеральних зв’язок, що з’єднують стегно і гомілкові кістки, при попаданні тканин зв’язки між суглобовими поверхнями.
Хондромаляция медіального виростка відбувається часто з вини медіального меніска, зміщеного з-за травми.
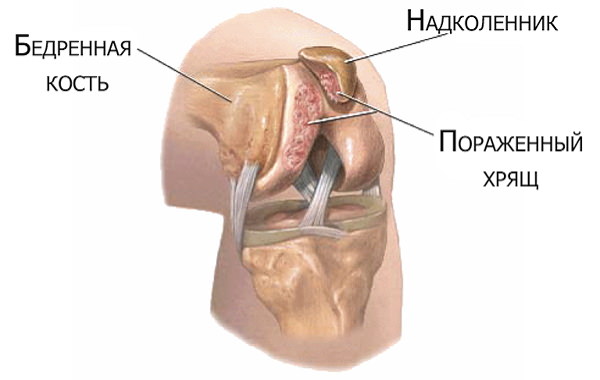
Хондромаляция надколінка
Руйнування хряща, устилающего внутрішню суглобову поверхню колінної чашечки, відбувається найчастіше з причин:
- вродженого, звичного або застарілого вивиху коліна;
- слабкості м’язово-зв’язкового апарату;
- анатомічних вроджених дефектів ніг: порушення співвісності стегна і гомілки, перерозгинання коліна.
Вроджений вивих
Вроджений вивих коліна — рідкісне явище, діагностується частіше у дівчаток. Він поєднується з іншими кістковими деформаціями і переміщеннями, особливо з вродженим вивихом стегна. У більшості випадків при вродженому вивиху коліна відбувається переднє зміщення гомілки, яка передньою частиною спочатку впирається в суглобне зчленування надколінка стегна. Поступово зміщення збільшується, поки гомілку повністю не покидає суглобне простір.
Зазвичай проводиться операція по вправленню колінного суглоба відразу після народження дитини, однак при невдалій операції можуть виникнути патологічні зміни м’язово-зв’язкових структур (наприклад, розтягнення чотириголового м’язи, переднє зміщення згиначів гомілки), що приводять потім до звичних вивихи і підвивихи, які можуть стати хронічним явищем протягом усього життя. І як наслідок, від постійного тертя колінної чашечки про виростки стегна, при виході з поглиблення і повернення до нього, розвивається хондромаляция надколінка.
До звичного вывиху надколінка призводять також:
- слабкість зв’язок надколінника;
- різкі скорочення чотириголового м’яза;
- вкорочене сухожилля чотириголового м’яза;
- м’язова атрофія.
Вроджені деформації
Анатомічно правильний зовнішній кут між стегном і гомілкою у фронтальній проекції становить 174, в бічній — 5-10.
- Збільшення цього кута призводить до Х-образної кривизни ніг (вальгусной деформації, gene valgum) і до зміщення чашечки до зовнішнього латерального меніску.
- Виродження кута, перехід його у внутрішній кут утворює О-подібну кривизну (варусную деформацію, gene varum).
- Перерозгинання (рекурвация) відбувається якщо зовнішній кут між стегном і гомілкою в бічній проекції перевищує 10.
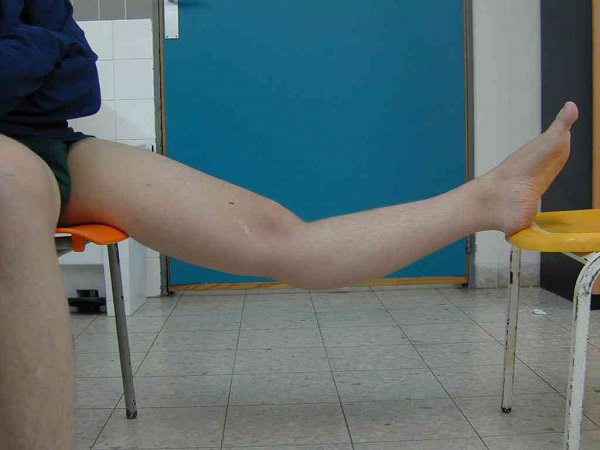
Ступеня хондромаляція
Усього розрізняють чотири ступені хондромаляція:
- Перша ступінь: початкова деформація, здуття гіалінового шару, видимих вогнищ руйнування немає.
- Друга ступінь: на поверхні хрящів є невеликі поверхневі руйнування, не більше одного див.
- Третя ступінь: глибокі щілини на хрящі завтовшки понад одного см, що не доходять до субхондральної кістки.
- Четверта ступінь: повністю наскрізна щілину, котре нижню кістка.
Симптоми хондромаляція колінного суглоба
- При першого ступеня пошкодження хряща біль в коліні не відчувається, і симптомів може не бути взагалі ніяких, крім періодично виникає і швидко проходить синовіту.
- При хондромаляція надколінка 2 ступеня може лунати хрускіт в колінному суглобі при згинанні/розгинанні. Можливі слабкі епізодичні болі і збільшення набряку.
- Хондромаляция надколінка 3 мірою проявляється у виражених обмеження рухів: вони супроводжуються болючим хрускотом. Колінна чашечка може нити в стані спокою, при натисканні на неї біль зростає. Наявність болю при другого-третього ступеня — необов’язкове явище, так як в самому хрящі немає нервів. Хворобливі симптоми можуть пояснюватися запалення прилеглих м’яких тканин, викликаних синовітом, який часто супроводжують хондромаляцию від першої до останньої ступеня. Синовіт може посилюватися гемартрозом — кровотечею при розриві внутрішньосуглобових зв’язок.
- При хрящових пошкодженнях 4 ступеня наступають явні напади сильного болю, так як процес доходить до кістки під верхнім шаром. В цьому періоді можливі симптоми:
- різке посилення болю у момент згинання/розгинання і при пальпації;
- обмеженість рухів;
- блокування суглоба відірваним волокном хряща;
- згодом наступає деформація через потовщення субхондральної кістки.
Відновити пошкоджений хрящ консервативним способом на цій стадії вже неможливо.
Фактично, наявності відповідність по симптоматиці пізньої хондромаляція третій-четвертій стадії деформуючого артрозу.
Як лікувати механічні ушкодження хряща
Лікування хондромаляція колінного суглоба полягає в усуненні причини, яка викликає хронічне пошкодження хряща:
- При посттравматичної хондромаляція потрібно санувати порожнину суглоба, щоб прибрати з неї все зайве: надлишок рідини і чужорідні тіла.
- Усунути травми менісків і зв’язок.
- Вправити вивих або підвивих колінного суглоба.
- Після усунення причин, коліно необхідно иммобилизовать за допомогою ортезу на три-чотири тижні.
Вправи на реабілітацію виконуються вже на наступний день після накладення ортеза. Крім цього, проводяться:
Знеболення за допомогою НПЗЗ в гострий період.
В період відновлення:
- фізіотерапія;
- масаж;
- домашнє лікування з застосуванням дратівливих, зігріваючих компресів, хвойних, сольових ванн.
Лікування хондромаляція надколінка стосується, в основному, терапії вивихів.
- При ранньому звичному вивиху, викликаному м’язово-дієсловом розтягненнями, проводиться консервативне лікування: після іммобілізації коліна ортезом або тутором починається комплекс ЛФК на зміцнення чотириголового і бічній м’язів і процедури по відновленню нормальної роботи суглоба, зняття м’язово-зв’язковий контрактур, наведені вище.
- Пізній звичний вивих, що не піддається консервативному лікуванню, усувають за допомогою пластичної операції, що збільшує тягу наколенника з зовнішньої сторони і прикрепляющей його над медіальний виростків стегна.
- Усунення застарілого вивиху ведеться методом поступового вирівнювання.
Вроджені вади (вальгусні/варусні деформації, рекурвации), що призводять до хронічної хондромаляція колінної чашечки, усуваються методом компресійної дистракції або коригувальної остеотомії, що досить складно і не завжди виправдано.
Що таке остеохондропатії колінного суглоба
Хондромаляцию деколи називають остеохондропатией, що не зовсім вірно.
Остеохондропатії теж пов’язані з руйнуванням хряща, але природа руйнування інша: вона не пов’язана безпосередньо з механічними руйнуваннями або тертям. На ділянці хряща з незрозумілих причин починає відбуватися омертвіння — асептичний некроз. Привести до такого стану можуть численні травми суглобів, іноді операції з ендопротезування: вони служать лише приводом, але справжні витоки цього процесу знаходяться у глибині, на молекулярному і генетичному рівні.
Хондропатия колінного суглоба
Хондропатия колінного суглоба зазвичай проявляється:
- в некрозі дистальних ділянок епіфіза суглобової кістки (хвороби Кеніга);
- некрозі медіанного горба великогомілкової кістки (хвороба Остуда -Шляггера).
Хвороба Кеніга
При хвороби Кеніга на окремій ділянці суглоба утворюється остеонекрозная зона, яка на пізній стадії відторгається вглиб суглоба. Симптоми прогресують від невеликого болю при пальпації мищелкових поверхонь з выпотами в суглобову порожнину до різкої хворобливості і блокування суглоба. На рентгені простежується світлий ділянку.
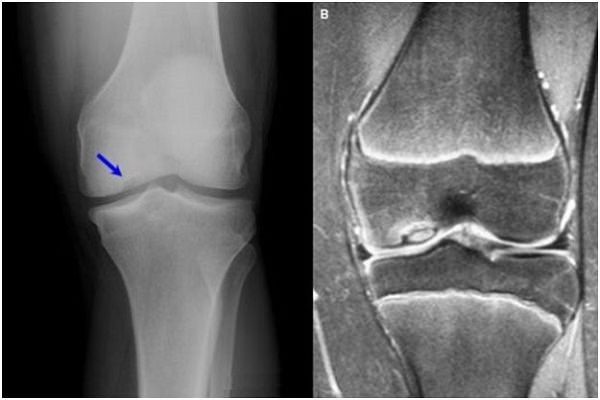
Лікувальна методика консервативна і хірургічна:
- При консервативному лікуванні коліно обездвиживается пов’язкою або ортезом, проводиться фізіотерапія (електрофорез, парафінові та озокеритові аплікації; ЛФК, масаж).
- При одному їх хірургічних способи уражену ділянку видаляється і замінюється штучним матеріалом.
Хвороба Осгуда-Шлаттера
Хвороба Осгуда-Шляттера діагностується в основному у хлопчиків — спортсменів, учнів балетних училищ. Вона пов’язана з постійним перенапруженням передньої зв’язки наколенника, який кріпиться до горба великогомілкової кістки, що призводить до деформації метафіза.
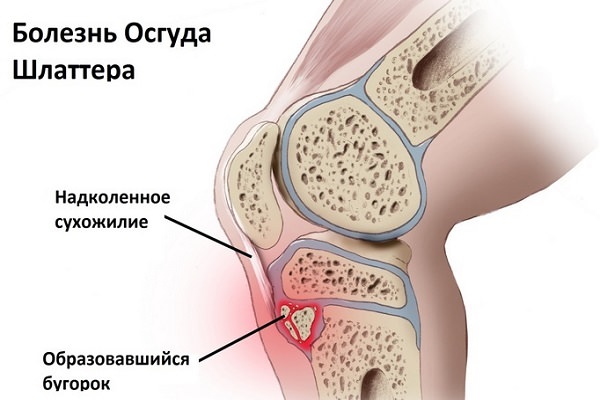
Симптоми, що виникають при цьому:
- горбистість великогомілкової кістки збільшується;
- з’являється біль при русі;
- болісні болі в положенні стоячи на колінах;
- инфрапателлярный бурсит (рідина збирається в глибокій сумці під колінної чашечкою).
Болі при хворобі Осгуда-Шлаттера можуть не проходити протягом декількох місяців.
- головне — дотримання режиму спокою;
- іммобілізація коліна;
- виняток різких рухів;
- фізіотерапія.
Хондропатия надколінка
Хондропатия надколінка (хвороба Ларсена — Юханссона або хвороба Левена) — це дистрофія з подальшим розростанням хряща і утворенням вільних хондром — уламків цих розростань в суглобовій порожнині. Відбувається із-за частих повторюваних травм або з-за одноразової травми (рідше).
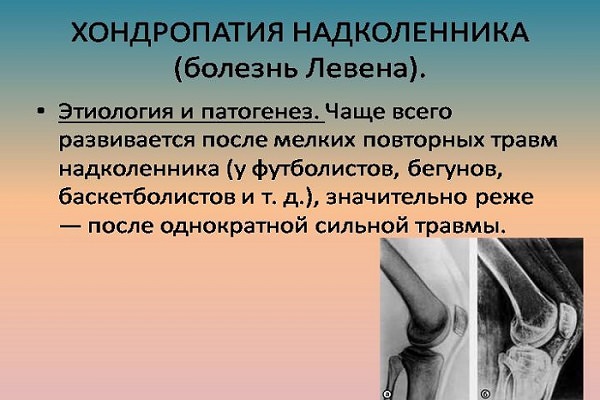
Симптоми хондропатії надколінка:
- біль при спуску і підйомі на сходах;
- при утворенні хондромы — різке посилення болю в момент вчинення руху;
- блокування суглоба;
- хронічний синовіт з-за безперервного механічного подразнення синовіальної оболонки.
Згодом в коліні розвивається артроз.
Лікування хондропатії надколінка переважно консервативне:
- НПЗЗ при сильному болі;
- ін’єкції дексаметазоном або гідрокортизоном в суглобову порожнину при набряках;
- при дистрофії синовіальної оболонки — ін’єкції гіалуронової кислоти.
Хірургічне лікування полягає:
- в висічення ділянок розростань на поверхні хряща;
- видалення хондром з суглобової порожнини;
- пластиці хряща надколінка.
Один з відомих методів — пателлопластика, при якій весь хрящової шар колінної чашечки видаляється і замінюється прокладкою, вирізаної з инфрапателлярного жирового шару, що знаходиться під капсулою суглоба.
Профілактика хондромаляція і остеохондропатії коліна
Усунути такі захворювання деколи дуже важко, а часом неможливо. Погано те, що на ранніх стадіях відсутні явні симптоми, а на пізній вже проблемно виправити всі дефекти. Тому важливо не допустити їх виникнення і подальшого розвитку. Що необхідно в першу чергу робити:
- Зміцнювати свій м’язово-зв’язковий апарат: це ліквідує одну з причин хондромаляція надколінка — звичні вивихи.
- Не працювати на знос на тренуваннях: навантаження повинні бути дозованими, нарощування їх повинно відбуватися поступово.
- Вчасно лікувати всі травми коліна, і навіть ті, що здаються дріб’язковими: наприклад, підвивихи, які спортсмени вправляють собі самі на ходу.
- Збалансувати харчування з тим, щоб кістки і хрящі отримували всі необхідні мікроелементи і вітаміни.
Прояв хондромаляція надколінка
Хондромаляция надколінка що це таке? Це серйозне захворювання колінної чашечки, а саме зношування хрящового суглоба (нижня частина чашки коліна). Сам по собі, нормальний хрящ, являє собою гладку поверхню, що дозволяє робити безболісне тертя поверхонь. Під час його руйнування, гладка поверхня порушується, що призводить до больовими симптомами. Еластичність хряща втрачається, що призводить до разволокнению, а це зменшує амортизацію суглоба.
Симптоми
Хондромаляция проявляється у випадках сильного збільшення тертя самого надколінка про кістка стегна, під час роботи (рух) коліна. Досить — таки поширене захворювання, його може спровокувати певний ряд причини:

- Постійна навантаження на суглоби, яка виходить в результаті занять спортом. Багато силові вправи дають величезну навантаження на коліно, багато хто не звертають на це увагу, і продовжують наражати себе такого страшного захворювання;
- Безпосередня деформація ніг (кут між стегнової і великогомілкової кістками);
- Неправильне виконання вправ під час тренувань різної складності. Багато новачків тренажерних залів починають робити вправи, до яких беруть участь ноги, не правильно. Це може спровокувати захворювання суглоба. Важливо правильна техніка, яку потрібно удосконалити кожен день. Обов’язково зверніться до тренера, перед початком тренування;
- Вроджена особливість коліна (неправильний розвиток надколінка);
- Надмірна вага. Саме на коліно падає вся навантаження тіла, і якщо у вас є зайва вага, то потрібно розуміти, що він може стати причиною порушення роботи колінного суглоба, а також причиною інших серйозних захворювань.

Таке захворювання проявляється при перших днях ураження суглоба. Помітивши больові симптоми, варто відразу звернутися до лікаря. У свою чергу фахівець повинен провести гарне і якісне обстеження. Перше, що повинен зробити медик — обмацати коліно, попросити хворого повернути його в різні боки. Також потрібно зробити рентген з декількох сторін, щоб правильно поставити діагноз. Бувають випадки, коли хворого відправляють магнітно — резонансну томографію. При серйозних проблемах, можуть призначити процедуру, де в коліно вводять зонд з камерою, який і дозволить побачити всю картину порушення зсередини.
За статистикою жінки більше страждають таким захворюванням, ніж чоловіки. Це відбувається тому, що жінчині мають кут з’єднання між стегном і коліном більше, так як таз ширший.
Сама хвороба проявляється ниючим болем, але вона може бути гострою, якщо буде сильна навантаження на місце ураження:

- Якщо підніматися по сходах (вгору/вниз);
- Якщо посидіти навпочіпки, або стояти на колінах;
- Якщо сидіти в позах, де коліно зігнуто, протягом довго часу.
Ще недуга проявляється хрускотом суглоба, а також хворий відчуває тертя. Сама біль може бути постійною, або провялятся після навантаження, навіть при не значною. Якщо ви відчуваєте постійну неприємну біль у суглобі, обов’язково зверніться до фахівця.
Стадії захворювання, як лікувати

Таке захворювання має кілька стадій розвитку. Важливо звернутися до лікаря не затягуючи до останнього. Хондромаляция надколінка 1 ступеня проявляється здуттям хряща, є невеликі м’які потовщення. У такі моменти хворий відчуває неприємні відчуття в області поразки. Потрапивши до лікаря, після правильної діагностики призначається лікування. В такий період захворювання, лікар може порадити промивання суглобової порожнини. Це здійснюється спеціальним фізичним розчином, об’ємом близько 2-2.5 літрів.

Хондромаляция 2 ступеня, більш серйозна стадія захворювання, тут вже утворюються щілини і різно міста поглиблення (діаметр близько 1 см). Коли у хворого спостерігається така стадія хвороби, біль проявляється частіше, навіть при простій ходьбі. Найчастіше, друга стадія захворювання виникає у тих спортсменів, які не утворюють увагу на прості больові симптоми в коліні.
Тут вже необхідно хірургічне втручання. Часткового видалення піддаються найбільш нестабільні і пошкоджені ділянки хряща. Фахівці здійснюють процедуру резекції до того, поки хрящ не буде мати здоровий шар. Така процедура здійснюється за допомогою спеціального інструменту – ножиць. Після того, як хворого прооперували, необхідно здійснити промивання порожнини суглоба, як у першій стадії.
Хондромаляция надколінка 3 мірою проявляється глибокими тріщинами, понад 1 див. Таки поглиблення призводять до того, що видно кістку. Дуже важка стадія захворювання і її не можна ігнорувати. Біль, набряк, все це мінімум того, що спостерігається у хворого в даний період захворювання. У деяких випадках операція резекції типу не допоможе, медики пропонують хворому зробити пластику хряща, тобто пересадка стовбурових клітин, або хрящових. Варто розуміти, що під час такої операції впливу зазнає і сама кістка. Процес досить складний, але він дасть позитивний результат. Якщо пропустити період 3 ступеня захворювання, то воно може перейти на 4 ступінь, що характеризується оголенням субхондральної кістки.
Лікування хвороби, як запобігти недуг
Коли хворий приходить на обстеження, йому пропонують кілька варіантів обстеження (звичайно виходячи із стадії недуги). Є два способи лікування: консервативний, радикальний. кожен метод має свою особливість.

Консервативний спосіб лікування, досить хороший варіант, особливо якщо мова йде про першої стадії захворювання. Під час його проведення фахівець може призначити медикаменти, що включають в себе знеболювальне (НПСВ). Також необхідно займатися ЛФК. Певний ряд вправ, спрямований на те, щоб зміцнити м’язи, навколо суглоба і надколінка. Самі по собі вправи не динамічні, а статичні. Важливо, перед тим, як почати займатися лікувальною фізкультурою, звернутися до фахівця, адже неправильні навантаження на суглоб, можуть лише посилити захворювання.

Також пацієнт повинен носити спеціальний наколінник, який фіксує суглоб в потрібному положенні, а також сприяє зниженню навантаження на нього. Наколінник може бути типу супінатора, або просто бинтової. Після навантаження (тренування) радять прикладати до коліні холод. По-хорошому, під час лікування даного захворювання, радять кинути тренування, або просто замінити їх на менш травматичні – їзда на велосипеді, плавання.
Якщо хворий звернувся до лікаря вчасно, і йому поставили діагноз хондромаляцию 1 ступеня, то є шанс відновити хрящову тканину, частково. Якщо ж лікування таким методом не дає жодних результатів, тоді пацієнтові призначають хірургічне втручання. Сама суть такої процедури — це видалення пошкодженого хряща.
Запобігання хвороби

Багато хворі відразу намагаються звернутися до рецептів народної медицини. Тут важливо розуміти, що вона не є лікуванням, просто можна використовувати як доповнення до інших способів лікування. Різного роду мазі, растирки, компреси можуть трохи зняти запалення і біль, але вони не відновлять хрящову тканину, як це зроблять таблетки або уколи. Перед тим, як порадувати себе такою методикою, варто проконсультуватися зі своїм лікуючим лікарем Єдиний плюс такого лікування – те, що склад лікувальних препаратів на всі 100% складається з природних компонентів.
Лікувати недугу складніше, ніж запобігти його. Профілактика лікування такого захворювання включає в себе кілька невеликих правил і рекомендацій:

- Зміцнення м’язів. Щоб суглоб зберігав свою стабільність і не піддавався різного роду деформаціями та дозволами, медики радять виконувати фізичні навантаження спрямовані на зміцнення м’язи ніг. Займатися спортом можна як вдома, так і в спеціальних залах. Головне не перестаратися з навантаженням, так як перша і основна причина захворювання – перевантаження колінного суглоба. Тут потрібно бути обережним і уважним. Якщо ви відчуваєте, що можете зробити більше, не поспішайте. Важливо навантажувати ногу поступово.
- Вага. Важливий елемент під час профілактики недуги. Зайва вага, сприяє перевантаження колінної чашки, а це може призвести до розвитку хвороби, пов’язаної з руйнуванням хряща. Зайва вага причина великої кількості хвороб, пов’язаних, як з суглобом, так і з проблемами внутрішніх органів;
- Хороша взуття. Щоб ноги не втомлювалися, необхідно купувати взуття дає хорошу амортизацію, люди, у яких є плоскостопість, повинні купувати спеціальні устілки;
- Харчування. Для профілактики захворювання суглобів, потрібно правильно харчуватися. Мова йде не тільки про вітамінах і мінералах, але і простих продуктах харчування. Правильний раціон допоможе зміцнити хрящову тканину, що сприяє зниженню ризику захворювання хондромаляцией.
Джерела:
http://www.krasotaimedicina.ru/diseases/traumatology/patellar-chondromalacia
http://zaspiny.ru/osteoporoz/hondromalyatsiya-nadkolennika.html
http://osteoz.ru/vidy/hondromalyaciya-nadkolennika.html
- 13 ознак, що чоловік не піклується, а пригнічує вас
- Вони не ходять навкруги: 5 найбільш прямолінійних знаків Зодіаку
- Сырная закуска в лаваше в духовке
- Як бути цікавою для чоловіка у спілкуванні, як правильно спілкуватися з хлопцями?
- 10 речей, які гарні чоловіки ніколи не роблять у відносинах
- Три найрозумніших знака Зодіаку: один з них буквально бачить вас наскрізь